O que é preciso considerar na introdução da nutrição parenteral em pacientes com sepse?
Estima-se que anualmente mais de 18 milhões de pessoas desenvolvem sepse e mais de 5 milhões podem ir a óbito no mundo todo 1-3. Assim, em média, a sepse e o choque séptico matam entre um terço e um sexto dos pacientes acometidos4. Isso faz desse problema de saúde uma das maiores causas de morte por infecção ao redor do planeta. Dessa forma, o suporte da nutrição parenteral em pacientes com sepse contribui com o manejo adequado da condição, principalmente no ambiente de terapia intensiva.
A introdução adequada desse recurso terapêutico contribui para aumentar a chance de desfechos positivos diante do cenário de mudança metabólica imposto pela doença. Assim sendo, isso sempre deve levar em conta as diretrizes baseadas nas melhores evidências disponíveis.
Sepse: evolução, sintomas e diagnóstico
Em resumo, a sepse é uma condição definida pela ameaça provocada pela resposta desregulada do organismo diante de um quadro infeccioso desencadeado por um microrganismo5 (em especial bactérias e mais raramente fungos). Adicionalmente, um choque séptico é o quadro derivado da sepse, no qual o grau das disfunções metabólicas e circulatórias é ainda mais acentuado, elevando o risco de morte5.
Normalmente, o organismo é capaz de modular de forma muito eficiente toda a resposta imune diante de uma série de agentes nocivos. Todavia, às vezes, a desregulação na liberação de uma série de marcadores inflamatórios, citocinas e outras moléculas desencadeiam uma série de mecanismos que podem provocar danos a diferentes tecidos do organismo, em especial àqueles compostos por células endoteliais6,7.
Assim, em um primeiro momento, o paciente pode apresentar aumento no débito cardíaco e a formação de microtrombos nas artérias. Com isso, há uma redução na perfusão de diferentes partes do organismo. Isso pode estar associado a quadros de coagulopatia, resultado do esgotamento dos fatores de coagulação7.
A suspeita de sepse acontece a partir do momento que um paciente com quadro infeccioso apresenta sintomas de disfunção da atividade de diferentes órgãos ou de uma manifestação inflamatória sistêmica. Com o propósito de confirmar o diagnóstico, são utilizados escores como o SOFA (escala para avaliação do avanço na falência dos órgãos)5.
A necessidade da nutrição parenteral em pacientes com sepse
O desenvolvimento do quadro de sepse leva o paciente a um quadro de estresse metabólico. Ele piora a partir do momento que o paciente deixa de compensar o aporte nutricional de forma adequada8. Por isso são comuns disfunções que provocam alterações na forma como o organismo processa uma série de nutrientes. Com isso pode haver, entre outras alterações9:
- hiperglicemia relacionada ao estresse;
- síntese de glicogênio aumentada;
- diminuição da massa muscular;
- catabolismo proteico;
- estresse oxidativo (em especial lipídico).
Desse modo, é recomendado que todos os pacientes atravessando um quadro de sepse tenham seu quadro metabólico avaliado, assim como seu estado nutricional. Essas avaliações devem ser realizadas considerando o risco de hipo ou hipernutrição8. Com isso, é possível verificar a necessidade de suporte nutricional pelas vias disponíveis.
Normalmente, pacientes com sepse não apresentam disponibilidade da via oral, seja pela dependência do suporte respiratório a partir da admissão na UTI, seja por conta de problemas para, mastigar ou engolir.
Logo, a recomendação é de que os pacientes tenham suporte da nutrição enteral. Todavia, sempre que tal medida não for capaz de garantir o aporte nutricional adequado, ou não for viável, a nutrição parenteral é uma alternativa que pode ser aproveitada com segurança e eficácia, conforme sustentam as diretrizes para pacientes críticos10.
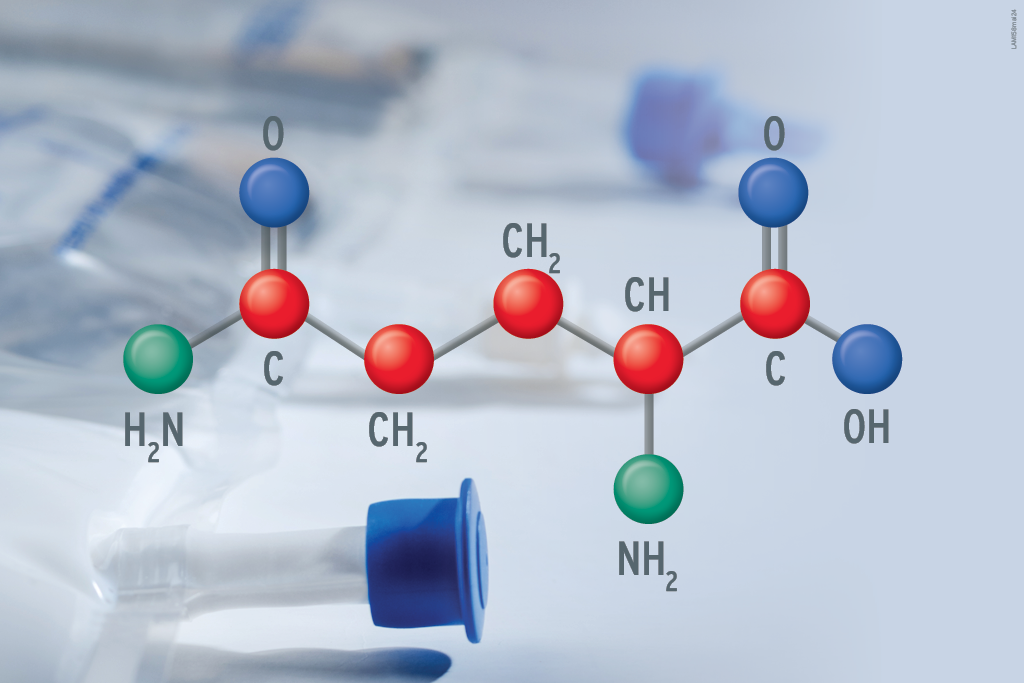
Leia também: O que você precisa saber sobre a nutrição parenteral
Cuidados para a prevenção de complicações adicionais
É recomendado que pacientes na fase aguda do quadro de sepse não recebam aportes superiores a 20 kcal/kg/dia9. Uma vez que alguma evolução positiva é percebida, torna-se possível alcançar parâmetros como9:
- ingestão calórica entre 25-30 kcal/kg/dia (compostas por dois terços de carboidratos e um terço de gorduras);
- aporte proteico entre 1,2-1,5 g/kg/dia.
Os profissionais responsáveis pelo acompanhamento do paciente devem sempre avaliar a necessidade do fornecimento de determinados micronutrientes. Aminoácidos como a glutamina podem contribuir com uma maior chance de desfecho positivo, desde que administrados de forma adequada8. No mais, é preciso sempre ressaltar que o paciente deve ser devidamente monitorado e a dieta ajustada conforme são percebidas mudanças no comportamento ou na composição corporal9.
A partir das evidências disponíveis os pacientes com sepse parecem se beneficiar do uso de fórmulas com emulsões lipídicas de óleo de peixe. Uma revisão de literatura publicada em 2022 analisou os dados de 25 estudos clínicos e concluiu que a adoção dessa gordura reduziu a mortalidade, o tempo de permanência na UTI e a necessidade de suporte de ventilação mecânica11.
Por outro lado, entre contraindicações fundamentais para a nutrição parenteral em pacientes com sepse estão a instabilidade hemodinâmica e a presença de sinais de choque séptico8. Ou seja: é necessário aguardar a recomposição da perfusão tecidual para introduzir a terapia nutricional, seja ela enteral ou parenteral8.
Aproveite para compreender melhor de que forma deve se dar a relação entre calorias e proteínas na nutrição parenteral.
Referências
- SILVA, EL; CESAR, JJ. Hematologic changes related to sepsis in patients admitted to the intensive care unit. Brazilian Journal of Surgery and Clinical Research. 2019. Disponível em: https://www.mastereditora.com.br/periodico/20190306_114904.pdf. Acesso em maio de 2023.
- ABUBAKAR, I. I.; TILLMANN, Taavi; BANERJEE, Amitava. Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013. Lancet, v. 385, n. 9963, p. 117-171, 2015. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4340604/. Acesso em maio de 2023.
- TILLMANN, Bourke; WUNSCH, Hannah. Epidemiology and outcomes. Critical Care Clinics, v. 34, n. 1, p. 15-27, 2018.
- EVANS, Laura et al. Surviving sepsis campaign: international guidelines for management of sepsis and septic shock 2021. Intensive care medicine, v. 47, n. 11, p. 1181-1247, 2021. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8486643/. Acesso em maio de 2023.
- SINGER, Mervyn et al. The third international consensus definitions for sepsis and septic hock (Sepsis-3). Jama, v. 315, n. 8, p. 801-810, 2016. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4968574/pdf/nihms794087.pdf. Acesso em maio de 2023.
- CHOUSTERMAN BG; SWIRSKI, Filip K.; WEBER, Georg F. Cytokine storm and sepsis disease pathogenesis. In: Seminars in immunopathology. Springer Berlin Heidelberg, 2017. p. 517-528.
- FORRESTER, J. D. Sepse e choque séptico. Manuais MSD. Disponível em: https://www.msdmanuals.com/pt-br/profissional/medicina-de-cuidados-cr%C3%ADticos/sepse-e-choque-s%C3%A9ptico/sepse-e-choque-s%C3%A9pticO. Acesso em maio de 2023.
- COSTA FILHO, RC et al.. Sepse: Nutrição. Associação de Medicina Intensiva Brasileira, Sociedade Brasileira de Infectologia, Sociedade Brasileira de Nutrição Parenteral e Enteral, Instituto Latino Americano de Sepse. Disponível em: https://amb.org.br/files/ans/sepse-nutricao.pdf. Acesso em maio de 2023
- LHEUREUX, Olivier; PREISER, Jean‐Charles. Role of nutrition support in inflammatory conditions. Nutrition in clinical practice, v. 32, n. 3, p. 310-317, 2017.
- SINGER, Pierre et al. ESPEN guideline on clinical nutrition in the intensive care unit. Clinical nutrition, v. 38, n. 1, p. 48-79, 2019. Disponível em: https://www.espen.org/files/ESPEN-Guidelines/ESPEN_guideline-on-clinical-nutrition-in-the-intensive-care-unit.pdf. Acesso em maio de 2023.
- WANG, Hongyu et al. Effects of fish oil-containing nutrition supplementation in adult sepsis patients: a systematic review and meta-analysis. Burns & Trauma, v. 10, 2022. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9185164/pdf/tkac012.pdf. Acesso em maio de 2023.