Quando e como introduzir a nutrição parenteral intradialítica em pacientes em hemodiálise?
A necessidade de hemodiálise devido ao comprometimento da função renal está associada a um incremento na taxa de mortalidade, bem como a piora na qualidade de vida1.. Muitos desses problemas podem ter relação com o estado nutricional. Nesse contexto, acompanhar indicadores nutricionais é importante para avaliar a evolução do quadro. A partir disso é possível propor intervenções como nutrição parenteral intradialítica.
A importância desse recurso é ainda maior quando se leva em conta que entre 40% e 60% dos pacientes em hemodiálise apresentam desnutrição2,4. Além dos piores prognósticos, esse problema leva a aumento de custos com a permanência hospitalar e a mais desfechos negativos, como a mortalidade2,5.
Como é feita e quais os objetivos da nutrição parenteral intradialítica?
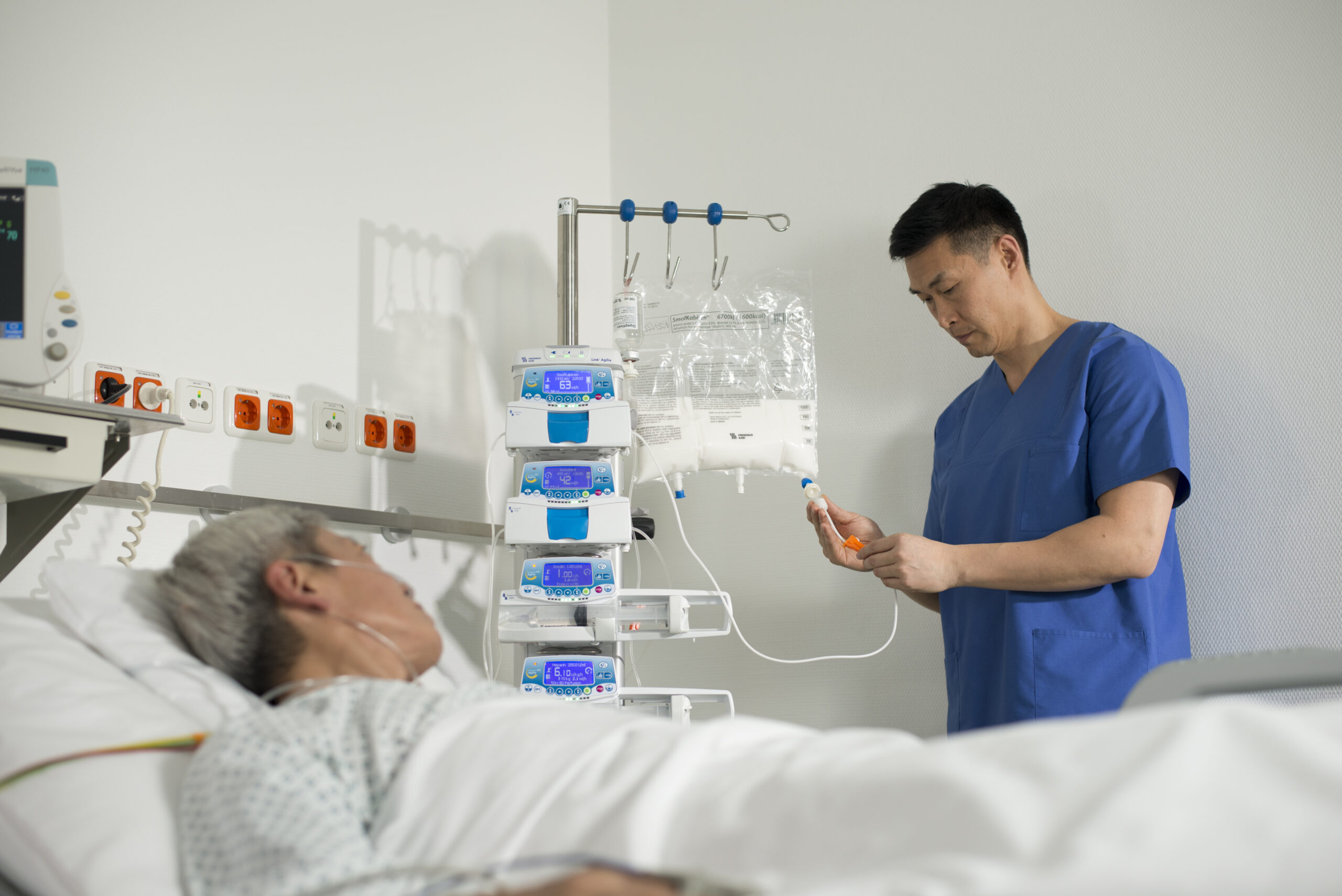
A nutrição parenteral intradialítica, como o próprio nome indica, é feita por meio da administração da fórmula nutricional pelo mesmo acesso em que é feito o procedimento de hemodiálise. Dessa forma, o paciente não precisa ser submetido a introdução de um novo acesso com esse fim 1. Normalmente, a NP intradialítica é administrada durante a sessão de hemodiálise. Ela costuma durar em torno de 4 horas e é feita, em média, 2 a 3 vezes por semana1.
Embora seja uma intervenção vital, a hemodiálise está associada a diversas alterações nutricionais e metabólicas. É comum, por exemplo, que pacientes com comprometimento renal submetidos ao procedimento apresentem perda de massa muscular6. Isso se dá tanto pela natureza da doença renal crônica quanto por interferência da hemodiálise sobre o processo de síntese proteíca7,8,9. No mais, durante a diálise e conforme a progressão do prejuízo renal pode haver perda de nutrientes8 e aceleração do catabolismo proteico9.
Com isso, intervenções nutricionais, inclusive durante a diálise, são fundamentais para contornar essas deficiências e manter um adequado estado nutricional. Mas quando o aconselhamento nutricional e uso de suplementos nutricionais por via oral durante a diálise não são efetivos, a nutrição parenteral torna-se um suporte nutricional necessário para fornecimento de maiores quantidades de calorias e proteínas e manejo adequado do quadro crônico9-12..
Quais as principais indicações desta intervenção em pacientes em hemodiálise?
Dessa forma, a nutrição parenteral intradialítica é indicada para pacientes com doença ou lesão renal em hemodiálise desnutridos ou em risco de desnutrição capazes de se alimentar por via oral, mas que não conseguem atingir as recomendações nutricionais mínimas6,13,14. Com isso, esse recurso tende a ser ainda mais relevante em pacientes desnutridos que já foram submetidos a outras intervenções com o intuito de manter o estado nutricional1.
Entretanto, no caso de pacientes hemodialíticos em risco de desnutrição, é importante levar em conta que os métodos de diagnóstico para determinar comprometimento nutricional, inflamatório e muscular são complexo e precisam de mais estudos para serem considerados padrão de avaliação nesse grupo de pacientess15.
Logo, pode ser difícil determinar tais condições. Muitos fatores podem influenciar1, como por exemplo, o fato da definição ser subjetiva. Seja como for, interrogar o apetite do paciente16, avaliar a ingestão alimentar16 e utilizar ferramentas como a Avaliação Global Subjetiva (AGS) podem ser estratégias relevantes para avaliar o comprometimento nutricional17.
Independente da indicação, a nutrição parenteral intradialítica deve ser vista como um complemento à suplementação nutricional oral1. Em artigo sobre o tema publicado no começo de 2023, os autores apontam que pacientes recebendo essa forma de terapia nutricional não devem ser capazes de manter uma ingestão diária por via oral e/ou enteral de, no mínimo, 20 kcal/kg e 0,8 g de proteína/kg/dia1. Ademais, a nutrição parenteral pode ser importante para que o paciente alcance seus objetivos nutricionais de forma mais equilibrada1.
Leia também: Qual a importância das dosagens adequadas na nutrição parenteral?

Quais as recomendações para a composição da nutrição parenteral intradialítica?
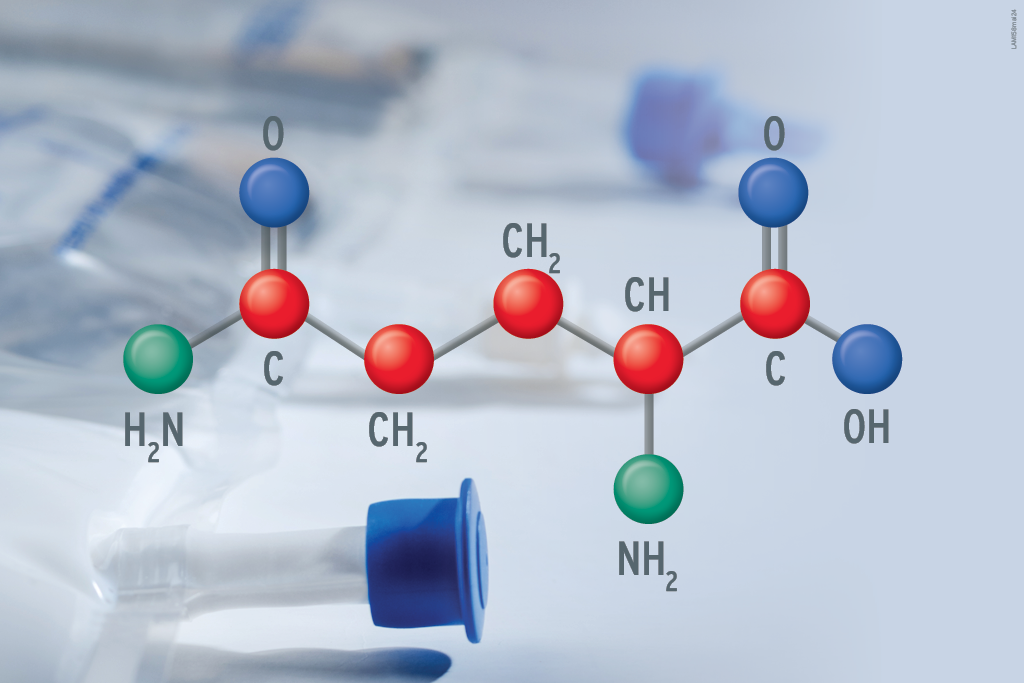
Determinada a necessidade de nutrição parenteral intradialítica, a composição da fórmula administrada deverá levar em conta as necessidades particulares de cada paciente. Em geral, a presença de aminoácidos (componentes básicos das proteínas) é o aspecto preponderante1.
Assim, a quantidade oferecida deve ser capaz de suprir as perdas geradas pelo processo de diálise, bem como pelo comprometimento metabólico. Dessa forma, as diretrizes da ESPEN indicam que a nutrição parenteral intradialítica deve fornecer, por sessão, entre 30 e 60 gramas de proteínas13 .
Em relação à demanda energética, ela tende a ser compatível com aquela de indivíduos saudáveis, considerado idade e sexo18. Com isso, o a oferta pode variar entre 800 e 1200 kcal, também por sessão13. Normalmente, não são incluídos eletrólitos nessa forma de suporte nutricional. Por fim, vitaminas e minerais (oligoelementos) são incluídos conforme avaliação da necessidade1.
A partir disso, a nutrição parenteral intradialítica em pacientes com hemodiálise deve ser mantida por períodos que variam entre três e seis meses1,19. Assim, é possível assegurar uma melhor evolução do quadro mediante tal intervenção nutricional19. Após esse período, uma reavaliação deve ser feita para indicar a necessidade de continuidade do suporte1.
Aproveite agora e saiba mais sobre os cuidados essenciais para o manuseio e administração da nutrição parenteral.
Referências
- Carrero, J. J., Severs, D., Aguilera, D., Fiaccadori, E., Gonzalez, M. G., Haufe, C. C., … & Visser, W. (2023). Intradialytic parenteral nutrition for patients on hemodialysis: when, how and to whom?. Clinical Kidney Journal, 16(1), 5-18. Disponível em: https://academic.oup.com/ckj/article/16/1/5/6650677?login=false Acesso em 03 de outubro de 2023.
- Marcen R, Teruel JL, de la Cal MA, Gamez C. The impact of malnutrition in morbidity and mortality in stable haemodialysis patients. Spanish Cooperative Study of Nutrition in Hemodialysis. Nephrol Dial Transplant 1997;12:2324-31. Disponível em: https://academic.oup.com/ndt/article/12/11/2324/1812160?login=false Acesso em 03 de outubro de 2023.
- Burrowes JD, Cockram DB, Dwyer JT, Larive B, Paranandi L, Bergen C, et al. Cross-sectional relationship between dietary protein and energy intake, nutritional status, functional status, and comorbidity in older versus younger hemodialysis patients. J Ren Nutr 2002;12:87-95. Disponível em: https://www.jrnjournal.org/article/S1051-2276(02)29041-X/fulltext Acesso em 03 de outubro de 2023.
- Cano NJ, Roth H, Aparício M, Azar R, Canaud B, Chauveau P, et al. Malnutrition in hemodialysis diabetic patients: evaluation and prognostic influence. Kidney Int 2002;62:593-601. Disponível em: https://www.kidney-international.org/article/S0085-2538(15)48589-8/fulltext Acesso em 03 de outubro de 2023
- Leavey SF, Strawderman RL, Jones CA, Port FK, Held PJ. Simple nutritional indicators as independent predictors of mortality in hemodialysis patients. Am J Kidney Dis 1998;31:997-1006. Disponível em: https://www.ajkd.org/article/S0272-6386(98)00151-6/fulltext Acesso em 03 de outubro de 2023.
- Ikizler TA, Burrowes JD, Byham-Gray LD et al. KDOQI clinical practice guideline for nutrition in CKD: 2020 update. Am J Kidney Dis 2020;76(3 suppl 1): S1–S107 Disponível em: https://www.ajkd.org/article/S0272-6386(20)30726-5/fulltext Acesso em 03 de outubro de 2023.
- Ikizler TA, Pupim LB, Brouillette JR, Levenhagen DK, Farmer K, Hakim RM, et al. Hemodialysis stimulates muscle and whole body protein loss and alters substrate oxidation. Am J Physiol Endocrinol Metab 2002;282:E107-16. Disponível em: https://journals.physiology.org/doi/full/10.1152/ajpendo.2002.282.1.E107?rfr_dat=cr_pub++0pubmed&url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org Acesso em 03 de outubro de 2023.
- Raj DS, Zager P, Shah VO, Dominic EA, Adeniyi O, Blandon P, et al. Protein turnover and amino acid transport kinetics in end-stage renal disease. Am J Physiol Endocrinol Metab 2004;286:E136-43.Disponível em: https://journals.physiology.org/doi/full/10.1152/ajpendo.00352.2003?rfr_dat=cr_pub++0pubmed&url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org Acesso em 03 de outubro de 2023.
- Pupim LB, Flakoll PJ, Brouillette JR, Levenhagen DK, Hakim RM, Ikizler TA. Intradialytic parenteral nutrition improves protein and energy homeostasis in chronic hemodialysis patients. J Clin Invest 2002;110:483-92 Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC150418/ Acesso em 03 de outubro de 2023
- Veeneman JM, Kingma HA, Boer TS et al. Protein intake during hemodialysis maintains a positive whole body protein balance in chronic hemodialysis patients. Am J Physiol Endocrinol Metab 2003;284:E954–65. Disponível em: https://journals.physiology.org/doi/full/10.1152/ajpendo.00264.2002?rfr_dat=cr_pub++0pubmed&url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org Acesso em 03 de outubro de 2023.
- Caglar K, Fedje L, Dimmitt R et al. Therapeutic effects of oral nutritional supplementation during hemodialysis.Kidney Int 2002;62:1054–9. Disponívell em: https://www.kidney-international.org/article/S0085-2538(15)48643-0/fulltext Acesso em 03 de outubro de 2023.
- Bossola M, Tazza L, Giungi S et al. Artificial nutritional support in chronic hemodialysis patients: a narrative review. J Ren Nutr 2010;20:213–23. Disponível em: https://www.jrnjournal.org/article/S1051-2276(10)00007-5/fulltext Acesso em 03 de outubro de 2023.
- Cano NJ, Aparicio M, Brunori G et al. ESPEN guidelines on parenteral nutrition: adult renal failure. Clin Nutr 2009;28:401– 14. Disponível em: https://www.clinicalnutritionjournal.com/article/S0261-5614(09)00108-3/fulltext Acesso em 03 de outubro de 2023.
- Ikizler TA. Nutrition support for the chronically wasted or acutely catabolic chronic kidney disease patient. Semin Nephrol 2009;29:75–8 Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3788638/ Acesso em 03 de outubro de 2023.
- Fouque D, Kalantar-Zadeh K, Kopple J, Cano N, Chauveau P, Cuppari L, et al. A proposed nomenclature and diagnostic criteria for protein-energy wasting in acute and chronic kidney disease. Kidney Int 2008;73:391-8. Disponível em: https://www.kidney-international.org/article/S0085-2538(15)52999-2/fulltext Acesso em 03 de outubro de 2023.
- Carrero JJ, Qureshi AR, Axelsson J, et al. Comparison of nutritional and inflammatory markers in dialysis patients with reduced appetite. Am J Clin Nutr 2007;85:695-701. Disponível em: https://www.sciencedirect.com/science/article/pii/S0002916523279757?via%3Dihub Acesso em 03 de outubro de 2023.
- Steiber A, Leon JB, Secker D, McCarthy M, McCann L, Serra M, et al. Multicenter study of the validity and reliability of subjective global assessment in the hemodialysis population. J Ren Nutr 2007;17:336-42. Disponível em: https://www.jrnjournal.org/article/S1051-2276(07)00119-7/fulltext Acesso em 03 de outubro de 2023.
- Kamimura MA, Draibe SA, Avesani CM, Canziani ME, Colugnati FA, Cuppari L. Resting energy expenditure and its determinants in hemodialysis patients. Eur J Clin Nutr 2007;61:362-7 Disponível em: https://www.nature.com/articles/1602516 Acesso em 10 maio de 2023.
- García de Lorenzo A, Arrieta J, Ayúcar A et al. Nutrición parenteral intradiálisis en el enfermo renal crónico: consenso SEN-SENPE [Intra-dialysis parenteral nutrition in chronic renal patients: consensus SEN-SENPE]. Nutr Hosp 2010;25:375– 77. Disponível em: https://scielo.isciii.es/pdf/nh/v25n3/original1.pdf Acesso em 03 de outubro de 2023.