Como funciona a relação entre calorias e proteínas na nutrição parenteral?
A nutrição parenteral (NP) garante ao paciente a energia e os nutrientes necessários para manutenção dos sinais vitais e para reparação e crescimento celular e tecidual. Ainda que essas necessidades variem de caso a caso, é sempre importante ficar atento à relação entre calorias e proteínas.
Fatores que devem ser levados em conta nesse cálculo incluem a condição do paciente, seu estado nutricional, as doenças de base, seu estado metabólico, entre outros. Mesmo assim, há várias dificuldades nessas estimativas, que precisam ser observadas com cuidado, sob o risco de gerar complicações.
Nos tópicos abaixo, mostramos algumas diretrizes básicas a serem consideradas para esses macronutrientes na Nutrição Parenteral.
Qual a ingestão adequada de calorias na nutrição parenteral?
Os principais guias recomendam que o cálculo das necessidades nutricionais deve se dar através da calorimetria indireta como um padrão-ouro (1). Avanços nessas técnicas e o desenvolvimento de novos dispositivos podem aumentar a sensibilidade e a precisão dessa estimativa.
Duas metanálises mostraram que a utilização da calorimetria indireta para determinação das necessidades nutricionais do paciente está associada a menores taxas de mortalidade no curto prazo (2, 3). Portanto, isso deve estimular seu uso.
Entretanto, essa opção nem sempre está disponível na prática clínica. Como alternativa, utiliza-se fórmulas de bolso para estimar o gasto energético (4).
A recomendação da maioria das diretrizes estima necessidades calóricas que variam entre 24 e 30 kcal/kg/dia (5, 6, 7), podendo variar de acordo com as condições clínicas, fase da doença crítica, entre outros.
Na tabela abaixo, confira exemplos de recomendações para aporte calórico de alguns guidelines (8, 9, 10, 11).
| Diretriz | Recomendação energética |
| Pacientes críticos – ASPEN (2021) | 12 a 25 kcal/kg nos primeiros 7 a 10 dias de internação na UTI |
| Pacientes com câncer – ESPEN (2021) | 25 a 30 kcal/kg/dia |
| Pacientes graves – BRASPEN (2023) | Oferta energética inicial de 15 a 20 kcal/kg, que deve progredir para 25 a 30 kcal/kg entre o 4º e o 7º dia (fase pós aguda/recuperação) |
| Doença inflamatória intestinal – ESPEN (2023) | 30 a 35 kcal/kg/dia |
Qual a ingestão adequada de proteínas na nutrição parenteral?
Em um adulto com metabolismo normal, a necessidade proteica esperada é de 0,8 g/kg/dia para manter as funções corporais saudáveis.
Em situações de estresse catabólico, essa necessidade pode aumentar, variando em média de 1,2 a 1,5 g/kg/dia, podendo chegar a 2,0 a 2,5 g/kg/dia em casos excepcionais (como obesos e pacientes com queimaduras graves) (4).
A maior parte das diretrizes tem recomendações que variam entre 1 a 2 g/kg/dia (5, 6, 7). Confira exemplos na tabela abaixo (8, 9, 10, 11, 12, 13, 14).
| Diretriz | Recomendação proteica |
| Pacientes críticos – ASPEN (2021) | 1,2 a 2 g/kg/d |
| Pacientes com câncer – ESPEN (2021) | Ingestão superior a 1 g/kg/d e, se possível, até 1,5 g/kg/d |
| Pacientes de UTI – ESPEN (2023) | 1,3 g/kg/d |
| Pacientes críticos – ACNC e AMCI (2023) | 1.3 a 1.5 g/kg/d
Na fase crônica ou pós-crítica, esses aportes podem ser mais altos (> 1,5 g/kg/d) |
| Paciente grave – BRASPEN (2023) | 1.2 g/kg/dia na fase inicial da doença. Após o 4º dia na UTI, recomenda-se um aporte entre 1.3 a 2 g/kg/dia |
| Pacientes com multimorbidades – ESPEN (2023) | 1,2 a 1,5 g/kg/d
Em pacientes com função renal prejudicada que não estão em terapia de substituição renal, a meta cai para 0,8 g/kg/d |
| Doença inflamatória intestinal – ESPEN (2023) | 1,2 a 1,5 g/kg/d na DII ativa, e 1 g/kg/d na DII em remissão |
A influência da quantidade de proteína no desfecho de pacientes críticos também tem sido discutida de forma controversa nos desfechos de estudos clínicos (15, 16).
Uma análise secundária exploratória do ensaio EFFORT Protein, publicada em 2024, comparou a influência de doses proteicas mais baixas (≤ 1,2 g/kg/dia) ou mais altas (≥ 2,2 g/kg/dia) na mortalidade em 30 dias. Como resultado, altas doses foram associadas à maior mortalidade (17).
Os pesquisadores apoiaram a adoção de doses proteicas mais baixas no cuidado dos pacientes críticos, não excedendo 1,2 g/kg/dia em qualquer estágio da doença, principalmente em caso de aumento de ureia ou ureia crescente (17).
Qual o cálculo da relação calorias x proteínas?
O cálculo de consumo calórico e fornecimento adequado de proteínas na nutrição parenteral não se encerra nesse ponto. É necessário garantir também o fornecimento de outros nutrientes, como carboidratos e lipídios, na proporção correta dentro da demanda energética.
A orientação é, após determinar a ingestão de calorias necessárias, definir a quantidade de proteínas, dentro das diretrizes mencionadas anteriormente.
Em seguida, a fórmula deve ser complementada com os carboidratos e os lipídios necessários até garantir o suprimento total de calorias.
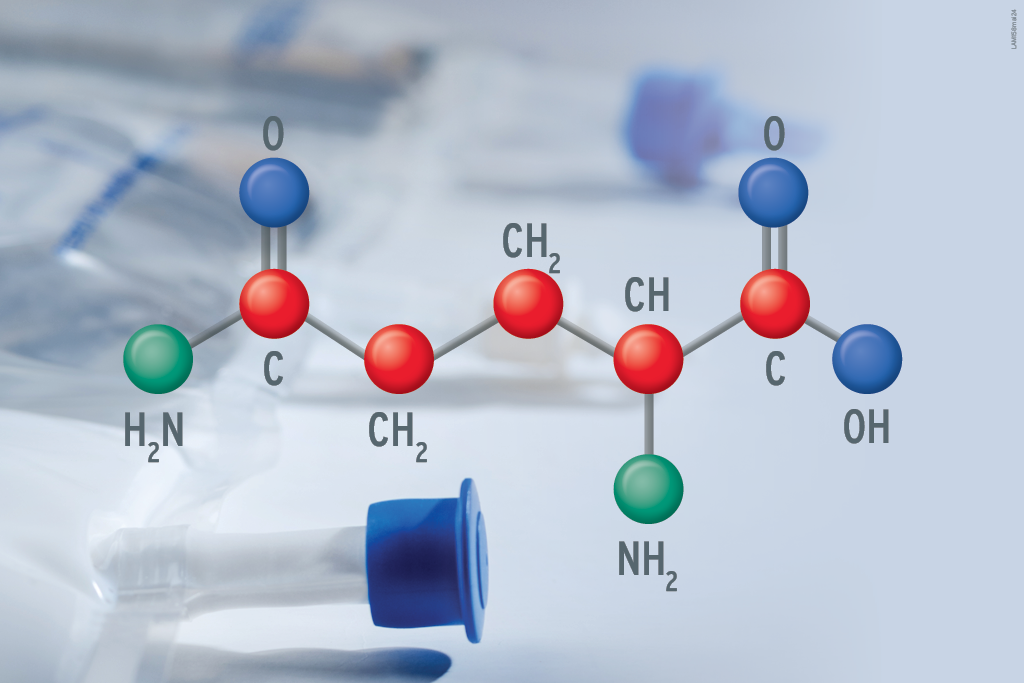
Vale ressaltar que cada grama de aminoácido infundido fornece 4 kcal de energia após sua oxidação. Para pacientes com baixo estresse metabólico (hospitalizados em enfermarias), a relação entre gramas de nitrogênio e quilocalorias não proteicas (gN/kcal não-AA) deve ser mantida entre 1/110 – 1/180 (4).
Para pacientes estressados (internados em unidades de terapia intensiva – UTI), essa relação deve ser mais estreita, entre 1/70 – 1/100 (4).
Para calcular a quantidade de nitrogênio (em gramas) oferecida ao paciente, basta dividir a quantidade de aminoácidos infundidos na PN (em gramas) por 6,25 (ou seja, considerando que 16% do peso dos AA correspondem ao nitrogênio) (4).
Exemplo prático: Em um paciente que recebe 100 g de aminoácidos por dia, a quantidade de nitrogênio fornecida será: 100 g ÷ 6,25 = 16 g de nitrogênio.
- Para um paciente com baixo estresse metabólico: A quantidade de quilocalorias não proteicas necessária deve estar entre:
16 g × 110 = 1760 kcal
16 g × 180 = 2880 kcal
- Para um paciente estressado (UTI): A recomendação é de uma relação mais próxima, entre:
16 g × 70 = 1120 kcal
16 g × 100 = 1600 kcal
Além disso, em todos os casos, é preciso considerar também as chamadas calorias não-nutricionais.
Por fim, além da avaliação cuidadosa na relação entre calorias e proteínas junto aos demais macro e micronutrientes, o monitoramento e reavaliações constantes na evolução de cada quadro são fundamentais para a implementação de ajustes que podem evitar deficiências nutricionais ou outras complicações.
Referências:
1 – Hill A, Elke G, Weimann A. Nutrition in the Intensive Care Unit – A Narrative Review. Nutrients. 2021;13:2851.
2 – Duan JY, Zheng WH, Zhou H, Xu Y, Huang HB. Energy delivery guided by indirect calorimetry in critically ill patients: A systematic review and meta-analysis. Crit Care. 2021;25:1-10.
3 – Pertzov B, Bar-Yoseph H, Mendel Y, Bendavid I, Kagan I, Glass YD, Singer P. The effect of indirect calorimetry guided isocaloric nutrition on mortality in critically ill patients-a systematic review and meta-analysis. Eur J Clin Nutr. 2021;1-11.
4 – Boemer HT. Parenteral nutrition: how to prescribe your inputs. Int J Nutrology. 2022;15(2).
5 – Elke G, Hartl WH, Kreymann KG, Adolph M, Felbinger TW, Graf T, de Heer G, Heller AR, Kampa U, Mayer K, et al. Clinical Nutrition in Critical Care Medicine—Guideline of the German Society for Nutritional Medicine (DGEM). Clin Nutr ESPEN. 2019;33:220-275.
6 – Singer P, Blaser AR, Berger MM, Alhazzani W, Calder PC, Casaer M, Hiesmayr M, Mayer K, Montejo JC, Pichard C, et al. ESPEN guideline on clinical nutrition in the intensive care unit. Clin Nutr. 2018;38:48-79.
7 -McClave SA, Taylor BE, Martindale RG, Warren MM, Johnson DR, Braunschweig C, McCarthy MS, Davanos E, Rice TW, Cresci GA, et al. Guidelines for the Provision and Assessment of Nutrition Support Therapy in the Adult Critically Ill Patient: Society of Critical Care Medicine (SCCM) and American Society for Parenteral and Enteral Nutrition (A.S.P.E.N.). J Parenter Enteral Nutr. 2016;40:159-211.
8 – Compher C, Bingham AL, McCall M, Patel J, Rice TW, Braunschweig C, McKeever L. Guidelines for the provision of nutrition support therapy in the adult critically ill patient: The American Society for Parenteral and Enteral Nutrition. J Parenter Enteral Nutr. 2022;46(1):12-41.
9 – Muscaritoli M, et al. ESPEN practical guideline: Clinical Nutrition in cancer. Clin Nutr. 2021;40(5):2898-2913.
10 – Castro MG, et al. Diretriz BRASPEN de Terapia Nutricional no Paciente Grave. Sociedade Brasileira de Nutrição Parenteral e Enteral. BRASPEN J. 2023.
11 – Bischoff AS, Bager BP, Escher CJ, et al. ESPEN guideline on Clinical Nutrition in inflammatory bowel disease. Clin Nutr. 2023;42.
12 – Singer P, Blaser AR, Berger MM, Calder PC, Casaer M, Hiesmayr M, Mayer K, Montejo-Gonzalez JC, Pichard C, Preiser JC, Szczeklik W, van Zanten ARH, Bischoff SC. ESPEN practical and partially revised guideline: Clinical nutrition in the intensive care unit. Clin Nutr. 2023;42(9):1671-1689. doi: 10.1016/j.clnu.2023.07.011.
13 – Trejos-Gallego D, Pereira PF, Pérez CA, Barbosa BJ, Ochoa Gautier JB, Waitzberg D, Gil VB, Aguirre ME, Castillo BMA, Pizarro GCE, et al. Consenso sobre el uso de proteína en el paciente crítico – ACNC. Rev Nutr Clin Metab. 2023;6(2).
14 – Wunderle C, Gomes F, Schuetz P, Stumpf F, Austin P, Ballesteros-Pomar MD, Cederholm T, Fletcher J, Laviano A, Norman K, et al. ESPEN guideline on nutritional support for polymorbid medical inpatients. Clin Nutr. 2023;42(9):1545-1568. doi: 10.1016/j.clnu.2023.06.023.
15 – Patel DK, Bear D, Sacks G, Nixdorf H, Dolan J, Aloupis M, Licastro K, Jovanovic V, Rice TW, et al. The Effect of Higher Protein Dosing in Critically Ill Patients: A Multicenter Registry-Based Randomized Trial: The EFFORT Trial. J Parenter Enteral Nutr. 2018;43:326-334.
16 – Heyland DK, Stapleton R, Compher C. Should We Prescribe More Protein to Critically Ill Patients? Nutrients. 2018;10:462.
17 – Haines RW, Prowle JR, Day A, et al. Association between urea trajectory and protein dose in critically ill adults: a secondary exploratory analysis of the effort protein trial (RE-EFFORT). Crit Care. 2024;28:24. doi: 10.1186/s13054-024-04799-1.