Terapia Nutricional na disfagia: quais são as recomendações
Mastigar, conduzir o alimento com a língua até a laringe e levá-lo pelo esôfago até o estômago são atividades corriqueiras, mas nem sempre simples. Uma em cada 17 pessoas tem, ou terá, em algum momento da vida, disfagia.1
Quando esse distúrbio do mecanismo de deglutição ocorre, o indivíduo enfrenta dificuldade de realizar tais procedimentos, que são fundamentais para a ingestão de alimentos e líquidos por via oral.
A terapia nutricional na disfagia é fundamental para garantir a saúde dos pacientes. Entenda mais a seguir.
O que é disfagia?
A World Gastroenterology Organization define disfagia como a dificuldade de iniciar a deglutição (geralmente denominada disfagia orofaríngea) ou a sensação de que alimentos sólidos e/ou líquidos estão retidos na transição da boca para o estômago (geralmente denominada disfagia esofágica).1
Em termos leigos, portanto, disfagia seria a incapacidade ou dificuldade de engolir de forma natural e segura.
Por que a disfagia é perigosa?
Quando engolir se torna um desafio, o indivíduo passa a enfrentar um risco aumentado de desnutrição e desidratação.
Além disso, com a dificuldade para deglutir líquidos, cresce a possibilidade de pneumonia aspirativa.2,3
Segundo uma resolução do Congresso dos Estados Unidos, a disfagia é uma patologia subestimada e, no geral, mal entendida, apesar de frequente. As complicações da disfagia resultam em readmissões hospitalares, atendimentos de urgência, estadias hospitalares prolongadas, necessidade de internação em instituições de cuidados de longa permanência e necessidade de suporte respiratório e nutricional.4
Dados da Agência de Pesquisa e Qualidade em Serviços de Saúde do país apontam que cerca de 60 mil norte-americanos morrem a cada ano por complicações da disfagia.4
Quem está sujeito à disfagia?
Pessoas de todas as idades podem ter disfagia. Porém, o problema é mais frequente em alguns grupos:
- Mais de 13% dos idosos (> 65 anos)5;
- Mais de 51% dos pacientes idosos institucionalizados6;
- Ao menos 50% dos pacientes com AVC isquêmico e hemorrágico;7,8,9
- De 60% a 80% dos pacientes com doenças neurodegenerativas;1
- Entre 60% e 75% dos pacientes submetidos à radioterapia por câncer de cabeça ou pescoço.1
Há também particularidades regionais que adicionam fatores de risco para o desenvolvimento da disfagia. Na América Latina, onde há ocorrência da doença de Chagas, os pacientes podem desenvolver acalasia e megaesôfago chagásico. São alterações na estrutura do esôfago que levam a dificuldades na deglutição.10
Cuidados nutricionais para o paciente disfágico
O cuidado do paciente disfágico sempre deve ser multiprofissional, com participação de fonoaudiólogo, nutricionista, fisioterapeuta, enfermeiro e médico.
Nesse cenário, o nutricionista realiza a adequação das necessidades calóricas à ingestão e à consistência adequada a cada caso.11 Pode, também, contribuir para a orientação de terapias nutricionais, incluindo vias alternativas, como a enteral e a parenteral.
Essas avaliação e orientação são especialmente importantes no ambiente hospitalar, em que os riscos de disfagia e desnutrição se somam e podem agravar a situação do paciente.
A terapia nutricional para a disfagia deve corrigir casos de desnutrição ou preveni-la nas situações em que há esse risco.
Ingestão oral inferior a 75% da oferta alimentar, doenças catabólicas e perda de peso involuntária acelerada são alguns dos pontos que podem gerar indicação.13
Especialmente na geriatria (faixa etária mais atingida pela disfagia), os objetivos da TN são12:
- oferecer energia, proteína e micronutrientes em quantidades suficientes;
- manter ou melhorar o estado nutricional;
- manter ou melhorar função, atividade e capacidade para a reabilitação;
- manter ou melhorar a qualidade de vida;
- reduzir a morbidade e a mortalidade.
Abordagens para o paciente disfágico
As escolhas relacionadas à terapia nutricional vão depender do quadro do paciente, suas necessidades e suas possibilidades.
De forma geral, busca-se privilegiar a alimentação por via oral, adaptando a textura dos alimentos e prescrevendo suplementos alimentares orais que favoreçam o balanço nutricional adequado.
No entanto, quando o paciente não consegue se alimentar de forma suficiente dessa maneira, ou se a via oral representa risco, pode ser necessário o uso da nutrição enteral (NE) ou da nutrição parenteral (NP).13
Nutrição enteral para paciente disfágico
Pacientes impossibilitados de se alimentar com quantidades adequadas por via oral devem ter como primeira escolha a via enteral, desde que hemodinamicamente estáveis e que ela seja utilizada por um período mínimo de 5 a 7 dias.14
No estudo FOOD, foi realizado em pacientes com acidente vascular cerebral disfágico, a NE precoce foi associada a uma redução de 5,8% no risco de morte de 5,8%.15 Embora esse resultado não tenha sido estatisticamente significativo, essa tendência é um argumento adicional para o início precoce da NE na ausência de evidências de outros estudos randomizados.16
Nutrição parenteral para paciente disfágico
A principal indicação da nutrição parenteral (NP) é oferecer aporte nutricional e metabólico aos pacientes que não conseguem suprir suas necessidades por via enteral (quando a NE é contraindicada ou mal tolerada).16
Segundo o I Consenso Brasileiro de Disfagia e Nutrição em Idosos Hospitalizados, as indicações absolutas de NP são13:
- vômitos incoercíveis ou intratáveis;
- diarreia grave de difícil controle;
- mucosite ou esofagite (quimioterapia, por exemplo);
- íleo paralítico/grandes cirurgias abdominais;
- obstrução intestinal completa;
- repouso intestinal/fístulas enterocutâneas de alto débito;
- peritonite;
- síndrome do intestino curto;
- má absorção grave;
- pré-operatório no qual a cirurgia não possa ser adiada e o paciente tem desnutrição grave.
O documento destaca ainda que a terapia nutricional parenteral pode ser usada de forma total ou suplementar a outro tipo de nutrição que não esteja atingindo as necessidades energéticas.
Há estudos que demonstram que o uso de NP auxilia no tempo de recuperação do estado nutricional e retorno à terapia oral individualizada.17,18,19,20,21,22
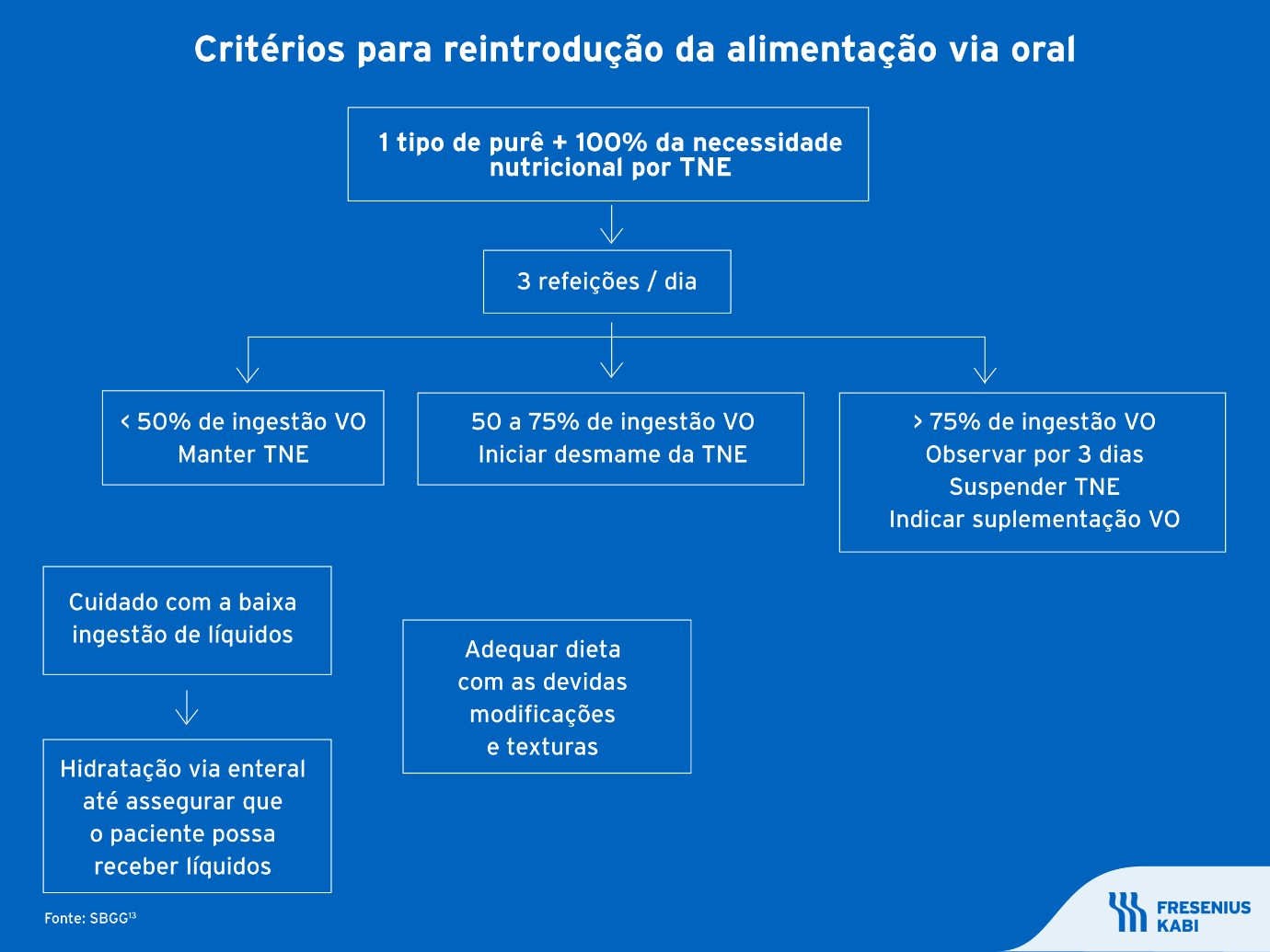
As vias enteral e parenteral também exercem papel importante na reabilitação do paciente. Quando a alimentação via oral está sendo reintroduzida, mas ainda não é suficiente para suprir todas as necessidades, as vias alternativas podem ser utilizadas de modo auxiliar, como no infográfico a seguir.13