Entenda a Relevância da Proteína no Paciente Crítico
Proteínas são macronutrientes essenciais para a sobrevivência e manutenção da saúde, principalmente para o paciente crítico. A seguir, entenda a importância da oferta de doses adequadas de proteínas para esse tipo de paciente.
Quais são as condições clínicas do paciente crítico?
O paciente crítico é aquele com instabilidade ou risco de instabilidade de sistemas vitais, (cardiovasculares, respiratórios, neurológicos, renais ou metabólicos), necessitando de suporte em UTIs ou unidades de cuidado intermediário (UCI) (1).
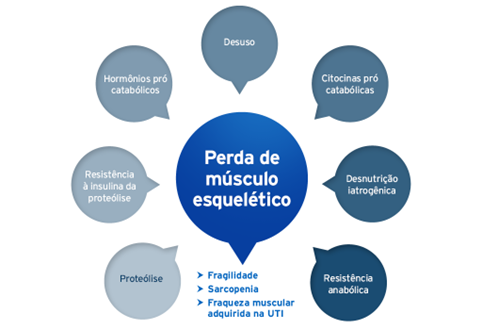
Esses pacientes enfrentam estresse catabólico, aumento do gasto energético e perda de massa muscular, impactando desfechos clínicos (2, 3, 4).
O estado catabólico é agravado pela resposta inflamatória sistêmica, que aumenta o risco de morbidade infecciosa, disfunções orgânicas múltiplas, e altera o balanço metabólico.
A inflamação desencadeia a intensificação da proteólise, resultando na destruição de proteínas musculares (como actina e miosina), exacerbando ainda mais a perda de massa muscular e de peso (5). Assim, muitos pacientes críticos apresentam desnutrição e fraqueza muscular adquirida na UTI (6, 7).
Inicialmente, com a administração de proteína, o corpo resiste à síntese proteica devido ao catabolismo elevado, o que agrava a condição clínica dos pacientes. Após 10 a 30 dias, pode ocorrer um aumento na síntese proteica (5).
Importância e recomendações de proteína para o paciente crítico
Diante do quadro descrito anteriormente, o apoio nutricional para o paciente crítico é crucial. A proteína melhora os desfechos clínicos ao atenuar as perdas proteicas durante a doença grave, e auxiliar na recuperação em fases posteriores (8). O organismo utiliza as proteínas dietéticas para melhorar o balanço nitrogenado (que passa de negativo a positivo com o aumento da oferta proteica) (9).
A via de administração, sua qualidade e a absorção interferem na entrega do nutriente à musculatura (10). Quando o sistema gastrointestinal não está funcionando, a nutrição parenteral torna-se uma alternativa necessária. Os hidrolisados de aminoácidos são um componente essencial da NP e apresentam uma composição balanceada com aminoácidos essenciais e não essenciais (5).
As necessidades nutricionais variam de acordo com o estado do paciente, mas a prioridade na terapia nutricional deve ser a ingestão proteica (11).
Qual o melhor tipo de proteína para o paciente crítico?
As fontes de proteína variam em eficiência, sendo a proteína do soro do leite frequentemente considerada a melhor opção, por seu alto teor do aminoácido leucina, essencial para anabolismo e reparo tecidual (5).
Ademais, ela contém todos os aminoácidos essenciais em maiores concentrações do que as fontes vegetais e é rica em outros aminoácidos de cadeia ramificada (BCAAs) (isoleucina, valina), fundamentais para o crescimento muscular (5).
Ela também é rica em cisteína e metionina, aminoácidos sulfurados que favorecem a função imunológica. Sua digestão e absorção são mais rápidas em comparação com a caseína, que coagula no estômago, retardando a absorção e o aumento de aminoácidos plasmáticos (5).
No contexto da nutrição parenteral, deve-se atentar para que todos esses aminoácidos sejam fornecidos de quantidade adequada e equilibrada aos pacientes de UTI.
Quais as doses recomendadas?
A ingestão proteica recomendada para pacientes críticos varia conforme a orientação de diferentes sociedades. A Sociedade Europeia de Nutrição Clínica e Metabolismo (ESPEN) sugere uma ingestão de 1,3 g/kg/dia de proteína após a primeira semana de doença crítica (3).
Já a Sociedade Americana de Nutrição Parenteral e Enteral (ASPEN) estabelece uma faixa mais ampla, de 1,2 a 2,0 g/kg/dia (A).
Atenção ao excesso de proteínas
Durante a primeira semana de doença crítica, o excesso calórico, incluindo uma ingestão proteica muito alta, pode prejudicar respostas adaptativas importantes, como a autofagia (12).
Estudos indicam que ingestões proteicas superiores a 1,3 g/kg/dia, especialmente se acompanhadas de superalimentação, podem ter efeitos negativos. Em uma pesquisa com mais de 20.000 pacientes, a ingestão proteica de 0,8–1,2 g/kg/dia, do 5º ao 11º dia de internação foi associada a um menor risco de morte hospitalar em comparação a ingestões muito baixas (< 0,8 g/kg/d) ou muito altas (> 1,2 g/kg/d) (13).
Além disso, um grande estudo multicêntrico sobre proteínas (EFFORT) não conseguiu confirmar benefícios com a maior ingestão proteica (1,6 g/kg/dia). Pelo contrário, pacientes com lesão renal aguda (LRA) e altos escores de falência de órgãos apresentaram aumento da mortalidade em 60 dias quando receberam uma dose proteica maior (14).
Conclusão
Em suma, a ingestão proteica no paciente crítico deve ser cuidadosamente monitorada. Sua ingestão desempenha um papel crucial na recuperação e na melhoria dos desfechos clínicos. A chave está em ajustar a quantidade de proteína, evitando tanto a deficiência nutricional quanto a sobrecarga, garantindo a melhor recuperação possível para esses pacientes.
Referências:
1 – Conselho Federal de Medicina. Resolução CFM n° 2.271/2020. Disponível em: https://sistemas.cfm.org.br/normas/visualizar/resolucoes/BR/2020/2271. Acesso em: 29 nov. 2021.
2 – Santos VDD, Araújo IS. Impact of protein intake and nutritional status on the clinical outcome of critically ill patients. Rev Bras Ter Intensiva. 2019;31(2):210-216.
3 – Santana MM, Vieira LL, Dias DA, Braga CC, Costa RM. Inadequação calórica e proteica e fatores associados em pacientes graves. Rev Nutr. 2016;29(5):645-654.
4 – Lee JC, Williams GW, Kozar RA, Kao LS, Mueck KM, Emerald AD, et al. Multitargeted feeding strategies improve nutrition outcome and are associated with reduced pneumonia in a level 1 trauma intensive care unit. JPEN J Parenter Enteral Nutr. 2017 Mar 1:148607117699561. [Epub ahead of print].
5 – Singer P. Protein metabolism and requirements in the ICU. Clin Nutr ESPEN. 2020;38:3-8. doi: 10.1016/j.clnesp.2020.03.026.
6 – Patkova A, Joskova V, Havel E, Kovarik M, Kucharova M, Zadak Z, Hronek M. Energy, protein, carbohydrate, and lipid intakes and their effects on morbidity and mortality in critically ill adult patients: a systematic review. Adv Nutr. 2017;8(4):624-634.
7 – Hermans G, Van den Berghe G. Clinical review: intensive care unit acquired weakness. Crit Care. 2015;19(1):274. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4526175/. Acesso em: 26 dez. 2021.
8 – Lee ZY, Dresen E, Lew CCH, Bels J, Hill A, Hasan MS, et al. The effects of higher versus lower protein delivery in critically ill patients: an updated systematic review and meta-analysis of randomized controlled trials with trial sequential analysis. Crit Care. 2024;28(1):15. doi: 10.1186/s13054-023-04783-1.
9 – Liebau F, Norberg A, Rooyackers O. Does feeding induce maximal stimulation of protein balance? Curr Opin Clin Nutr Metab Care. 2016;19(2):120-124.
10 – Churchward-Venne TA, Burd NA, Phillips SM. Nutritional regulation of muscle protein synthesis with resistance exercise: strategies to enhance anabolism. Nutr Metab (Lond). 2012;9(1):40.
11 – Campos AC, Matsuba CS, Aanholt DP, Nunes DS, Toledo DO, Rocha EE, et al. Diretrizes Brasileira de Terapia Nutricional. BRASPEN J. 2018;33(Supl 1):1-46.
12 – Castro S, Tomé A, Granja C, Macedo A, Binnie A. High vs low protein intake in chronic critical illness: A systematic review and meta-analysis. Clin Nutr ESPEN. 2025;65:249-255. doi: 10.1016/j.clnesp.2024.12.003.
13 – Hartl WH, Kopper P, Bender A. Protein intake and outcome of critically ill patients: analysis of a large international database using piece-wise exponential additive mixed models. Crit Care. 2022 Dec 1;26.
14 – Heyland DK, Patel J, Compher C, et al. The effect of higher protein dosing in critically ill patients with high nutritional risk (EFFORT Protein): an international, multicentre, pragmatic, registry-based randomised trial. Lancet. 2023;401(10376):568. doi: 10.1016/s0140-6736(22)02469-2.