Afinal, quando a nutrição parenteral para pacientes com câncer de cabeça pescoço é indicada?
A desnutrição relacionada à doença é comum entre pacientes oncológicos. Tal problema pode se tornar ainda maior em pacientes com câncer em áreas da cabeça e do pescoço, uma vez que as alterações fisiológicas provocadas pelo tumor e os efeitos colaterais dos tratamentos podem prejudicar a manutenção de um estado nutricional adequado, sobretudo por via oral1,2,3. Não por menos, a nutrição parenteral para pacientes com câncer de cabeça e pescoço pode ser prescrita em determinados contextos, embora isso não seja frequente.
Quadros de perda de peso involuntárias atingem entre 35% e 60% desses pacientes já no momento do diagnóstico. Isso quase sempre é acompanhado de catabolismo intenso e da presença de citocinas inflamatórias que induzem a proteólise, a hipófise e a gliconeogênese3. Esses números tendem a piorar a partir da introdução de determinadas terapias que, normalmente, estão acompanhados de graus consideráveis de toxicidade.
Informações relevantes para todos os pacientes oncológicos
Uma série de cuidados com parâmetros nutricionais deve ser aplicada a todos os pacientes oncológicos, independentemente do local em que o tumor se desenvolve. Como apontam as diretrizes da ESPEN (The European Society for Clinical Nutrition and Metabolism), entre tais cuidados devem estar a avaliação para detectar o risco e a presença de desequilíbrios nutricionais de forma precoce, desde os primeiros estágios do diagnóstico e, posteriormente, durante todo o tratamento4.
Naqueles pacientes nos quais o risco nutricional foi identificado na triagem, é fundamental ampliar a avaliação nutricional e determinar, de forma objetiva, parâmetros de necessidade energética, presença de sintomas do quadro de desnutrição ou em função do tratamento, do comprometimento da massa muscular e o do grau de inflamação sistêmica do organismo4.
De forma resumida, a necessidade energética de pacientes oncológicos costuma ser a mesma de pessoas saudáveis, salvo a identificação de eventuais deficiências. Por outro lado, a ingestão de deve ser aumentada, já que há indícios do prejuízo ao metabolismo desse nutriente na oncologia como um todo4.
Em pacientes desnutridos, mas capazes de engolir, o comprometimento nutricional pode ser revertido com aconselhamento nutricional, tratamento de sintomas que estejam comprometendo a ingestão adequada de alimentos por via oral e a oferta de suplementos nutricionais4, sendo a intervenção monitorada de perto para compreensão das respostas e necessidade de alterações nas condutas nutricionais.
Já sabemos que a desnutrição de pacientes com câncer e a perda de peso não intencional estão associados a piores prognósticos e desfechos clínicos, elevação da mortalidade e redução da qualidade de vida, mesmo entre aqueles pacientes em que parâmetros como o Índice de Massa Corporal (IMC) não indique um quadro de desequilíbrio nutricional5.
Veja também: Boas práticas para a administração da nutrição parenteral
As particularidades dos quadros de câncer na cabeça e no pescoço
Apesar de parte das recomendações, principalmente aquelas relativas à avaliação nutricional precoce, serem válidas também para pacientes diagnosticados com câncer na cabeça ou no pescoço, é preciso sempre colocar em perspectiva as particularidades desse tipo de tumor5. Diante da localização do câncer, é esperado que esses pacientes enfrentem desafios adicionais para a manutenção do estado nutricional antes, durante ou mesmo depois do tratamento5.
No mais, é comum que os efeitos colaterais relativos ao tratamento estejam atrelados à capacidade de mastigar, deglutir ou engolir os alimentos (como a disfagia, a odinofagia, a disgeusia, a xerostomia, a mucosite ou o espessamento da saliva, além de desconfortos relativos ao do trato gastrointestinal, entre os mais comuns estão náuseas, vômitos, diarreias e constipação intestinal)5.
Outro aspecto que deve ser considerado é a existência de quadros de desnutrição prévios ao diagnóstico, muitas vezes provocados pelo tabagismo e a ingestão de álcool (hábitos, que por sua vez, estão associados a um risco maior de desenvolver câncer na cabeça e no pescoço)6.
Por fim, sempre que houver a necessidade de intervenção cirúrgica como parte do tratamento, é preciso avaliar que o período de jejum pré-operatório, muitas vezes prolongado, pode agravar a condição nutricional do paciente. Se tal condição não é favorável, faz-se necessário que sejam utilizados recursos adicionais para que o suprimento nutricional seja garantido5.
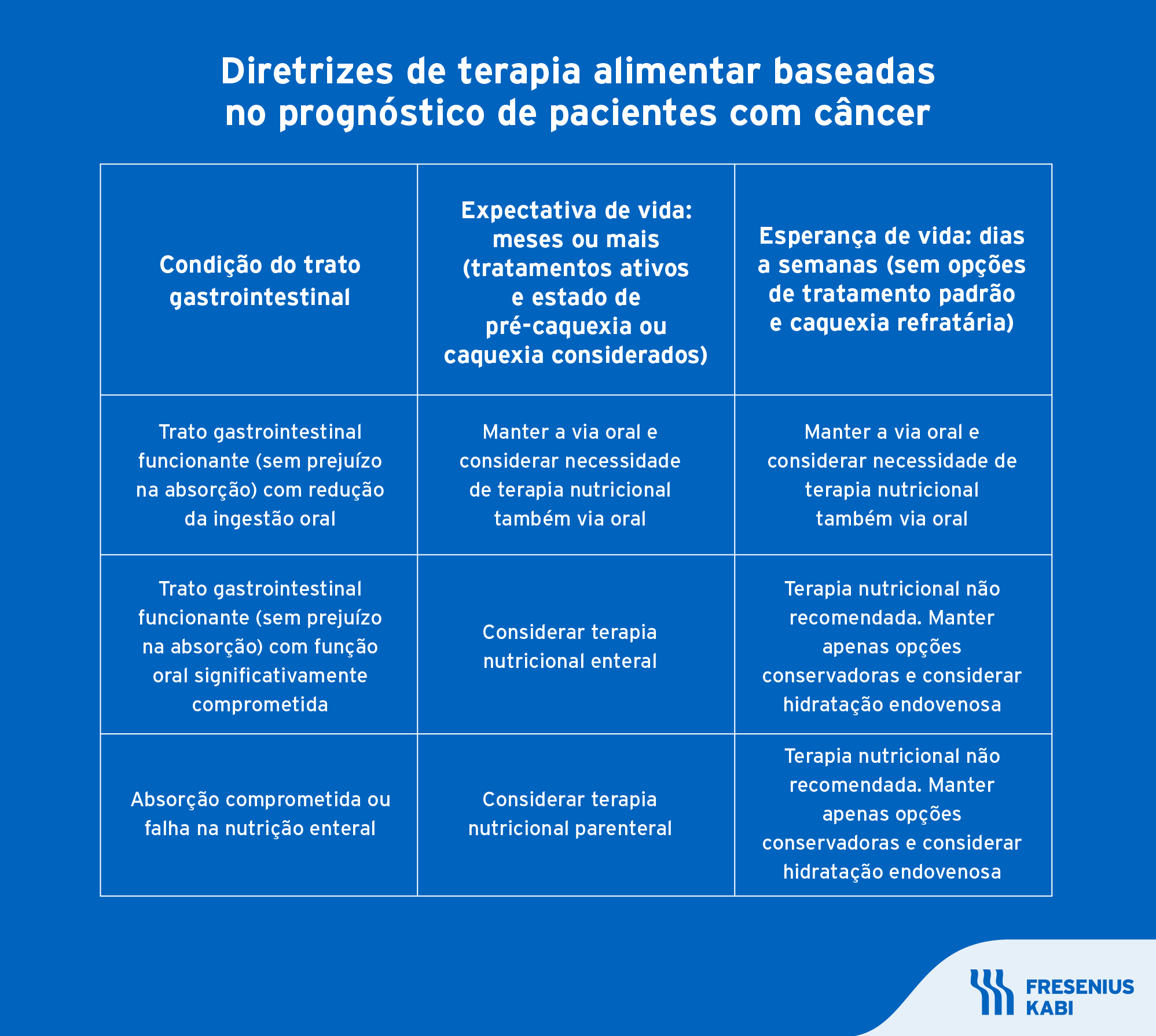
A necessidade da nutrição parenteral
A nutrição parenteral raramente é a opção prioritária em quadros de câncer de cabeça e pescoço. Ela não deve ser considerada na presença de um trato gastrointestinal funcionante, diante da impossibilidade de alcançar um acesso intravenoso ou nas situações em que a terapia for necessária em períodos inferiores a 5 dias, em pacientes sem desnutrição grave5
Quando for necessária, ela deve ser introduzida lentamente, com suprimento energético que varia entre 15-20 kcal/kg e nunca mais do que 1000 kcal por dia5. Em paralelo, é preciso monitorar eventuais quedas de micronutrientes como potássio, fósforo e magnésio e mesmo considerar tais parâmetros antes de iniciar a terapia, qualquer que seja, em função do risco de síndrome de realimentação8.
O paciente deve ser constantemente monitorado em relação à tolerância à nutrição parenteral. É fundamental reforçar o acompanhamento de pacientes que estavam com baixa ingestão alimentar há, pelo menos, duas semanas 4,. Eles estão expostos, como dito anteriormente, e de forma mais acentuada, à síndrome de realimentação, bem como de alterações cardíacas, estresse respiratório e edemas9. O risco da síndrome de realimentação pode ser minimizado mediante a correção de anormalidades metabólicas antes da introdução da nutrição parenteral5.
Por fim, assim que houver restabelecimento da função gastrointestinal, pode ser feita uma tentativa para transição para a nutrição enteral ou oral, principalmente para evitar a atrofia da mucosa gastrointestinal ou quadros de colestase5. A transição deve ser feita lentamente, até que a nutrição via enteral ou oral seja capaz de suprir, ao menos, 60% das necessidades nutricionais5
A nutrição parenteral para pacientes com câncer de cabeça e pescoço pode ser um instrumento fundamental para contornar os desafios nutricionais impostos por tal condição. Entretanto, a prescrição, a administração e o monitoramento de quem recebe essa intervenção deve sempre ser feito de forma cuidadosa, de modo a minimizar os riscos, mas com a certeza de garantir o aporte calórico e, principalmente proteico, que o paciente com câncer precisa.
Veja agora o que você precisa saber sobre as indicações da nutrição parenteral em outros quadros.
Referências
1.Oliveira, F.P., Santos, A., Viana, M.S. et al. Perfil nutricional de pacientes com câncer de cavidade oral em pré-tratamento antineoplásico. Rev Bras Cancerol. 2015;61(3):253-9. doi: https://doi.org/10.32635/2176-9745.RBC.2015v61n3.255
2.Instituto Nacional de Câncer José Alencar Gomes da Silva. Inquérito brasileiro de nutrição oncológica. Rio de Janeiro: INCA; 2013.
3.Pootz, S. C., Boff, D. G., Canuto, R., Brollo, J., & da Silva, A. C. P. (2020). Aconselhamento Nutricional em Pacientes com Câncer de Cabeça, Pescoço e Esôfago em Tratamento (Quimio) Radioterápico. Revista Brasileira de Cancerologia, 66(1). Disponível em: https://rbc.inca.gov.br/index.php/revista/article/view/531/572
4.Muscaritoli, M., Arends, J., Bachmann, P., Baracos, V., Barthelemy, N., Bertz, H., … & Bischoff, S. C. (2021). ESPEN practical guideline: Clinical Nutrition in cancer. Clinical Nutrition, 40(5), 2898-2913. Disponível em: https://www.sciencedirect.com/science/article/pii/S0261561421000790 Acesso dez. 2022.
5.Ackerman, D., Laszlo, M., Provisor, A., & Yu, A. (2018). Nutrition management for the head and neck cancer patient. In Multidisciplinary Care of the Head and Neck Cancer Patient (pp. 187-208). Springer, Cham. Disponível em https://link.springer.com/chapter/10.1007/978-3-319-65421-8_11 Acesso nov. 2022.
6.Van Der Schuer VB, van Leeuwen PA, Kuik DJ, Klop WM, Sauerwein HP, Snow GB, Quak JJ (1999) The impact of nutritional status on the prognoses of patients with advanced head and neck cancer. Cancer 86:519–527. Disponível em: https://pubmed.ncbi.nlm.nih.gov/10430262/ Acesso nov. 2022.
7.. Druyan, M. E., Compher, C., Boullata, J. I., Braunschweig, C. L., George, D. E., Simpser, E., & Worthington, P. A. (2012). Clinical guidelines for the use of parenteral and enteral nutrition in adult and pediatric patients: applying the GRADE system to development of ASPEN clinical guidelines. Disponível em: https://aspenjournals.onlinelibrary.wiley.com/doi/full/10.1177/0148607111420157 Acesso dez. 2022.
8.Kraft MD, Btaiche IF, Sacks GS (2005) Review of the refeeding syndrome. Nutr Clin Pract 20:625–633. Disponível em:
9. Marinella MA (2009) Refeeding syndrome: an important aspect of supportive oncology. J Support Oncol 7:11–16. Disponível em: https://pubmed.ncbi.nlm.nih.gov/19278172/ Acesso nov. 2022.