Administración de proteínas en cuidados críticos
Los pacientes gravemente enfermos pueden experimentar efectos adversos si su ingesta de proteínas cae por debajo del objetivo recomendado.
La proteína en pacientes críticos es esencial para preservar la masa muscular y mejorar la recuperación. Una ingesta inadecuada puede generar efectos adversos, incluso en las primeras etapas del ingreso a UCI. La rápida pérdida de proteína muscular durante la enfermedad crítica, puede resultar en reducciones de la masa muscular de hasta un 18 % en los primeros 10 días tras el ingreso en la unidad de cuidados intensivos (UCI) (1).
Las directrices de la Sociedad Americana de Nutrición Parenteral y Enteral (ASPEN) de 2016 recomiendan una ingesta diaria de proteínas de 1,2 a 2,0 g/kg/d durante la enfermedad crítica (2). Para pacientes con quemaduras, obesidad y traumatismos, se recomienda una cantidad mayor. La versión revisada de 2022 mantuvo estas recomendaciones debido a la necesidad de más evidencia de alta calidad (3). Según la guía de 2019 de la Sociedad Europea de Nutrición Clínica y Metabolismo (ESPEN), se recomienda una ingesta equivalente de proteína de 1,3 g/kg/d (4). La guía revisada recomienda alcanzar este objetivo de forma progresiva, en lugar de dentro de las primeras 48 a 72 horas, para evitar la sobre nutrición (5). Las guías recomiendan cantidades específicas de proteína en pacientes críticos, adaptadas según el tipo de enfermedad y condiciones clínicas.
Es evidente a partir de la práctica diaria que la cantidad prescrita de proteína a nivel internacional cae por debajo de los objetivos recomendados (1,2 g/kg/día), siendo la ingesta promedio de proteína incluso menor y solo 0,6 g/kg/día. El logro de los objetivos proteicos recomendados se ha asociado con varios resultados positivos, que incluyen una mejor supervivencia, pérdida muscular atenuada y una ligera mejora en las actividades de la vida diaria (1).
Según estudios recientes, no es aconsejable recomendar una ingesta de proteínas inferior a 1,0 g/kg/día ni una ingesta de proteínas superior a 1,6 g/kg/día. Sin embargo, es crucial garantizar que se alcance el objetivo proteico óptimo (Fig 1) (1).
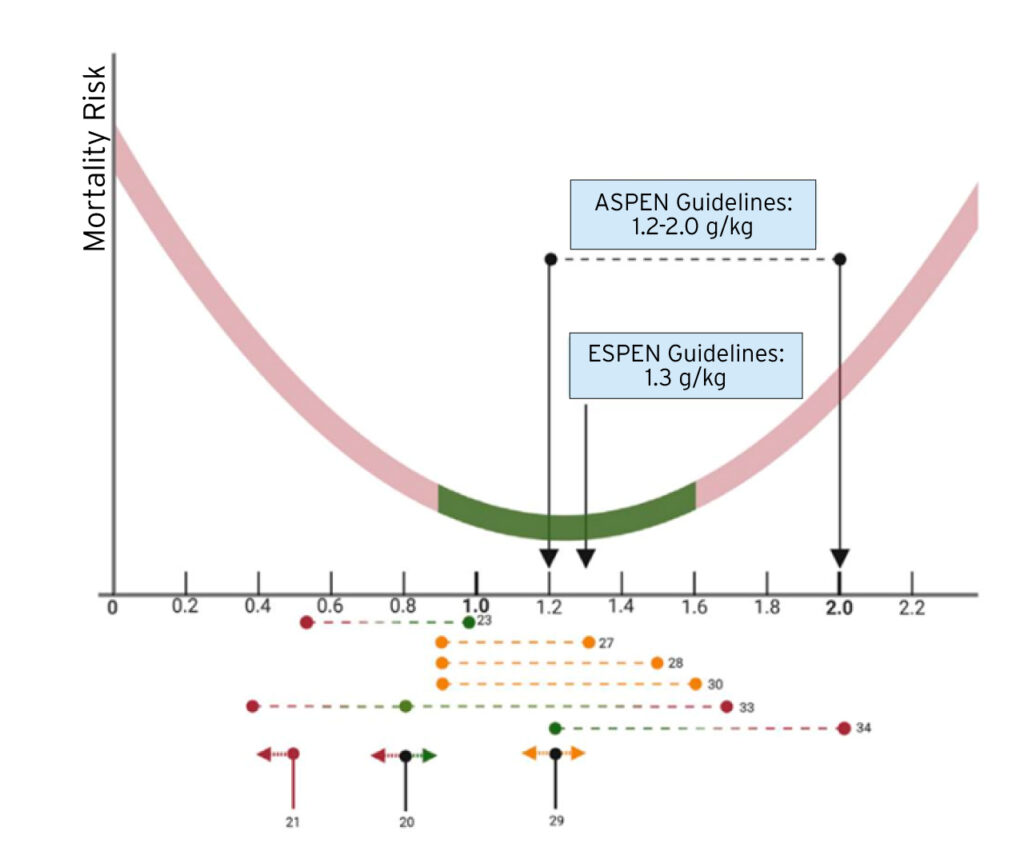
Figura 1. Intervalo de dosis de proteína sugerido para pacientes críticos. Basado en estudios limitados. Tras un estudio realizado, la figura sugiere un rango seguro de objetivos proteicos alcanzables en pacientes críticos. Se recomienda alcanzar una ingesta proteica de entre 0,9 y 1,6 g/kg/día. Se debe tener precaución con dosis altas de proteínas en pacientes con alta agudeza de la enfermedad. (Evaluación de Insuficiencia Orgánica Secuencial [SOFA] > 9) y lesión renal aguda sin insuficiencia renal terapia de reemplazo. El rojo indica una mayor tasa de mortalidad, el verde indica una tasa de mortalidad más baja, y el naranja indica una tasa de mortalidad igual (1).
Es importante tener en cuenta que los pacientes críticos pueden experimentar efectos adversos si su ingesta de proteínas es inferior a los objetivos recomendados o se sitúa considerablemente por encima de ellos. Es probable que se produzca una asociación más en forma de U entre la dosis de proteína y el pronóstico. Además, para los pacientes críticos resulta difícil cumplir estas recomendaciones y mantenerlas dentro de la zona de seguridad. Los pacientes críticos que reciben una ingesta baja de proteínas (<1,0 g/kg/d) en comparación con aquellos con una ingesta alta de proteínas (>1,0 g/kg/día) muestran una fuerza muscular más débil al momento del alta de la UCI y una tasa de recuperación más lenta para caminar de forma independiente antes del alta (1).
Dado el efecto temporal de las proteínas en los resultados, se puede recomendar un aumento gradual de la ingesta de proteínas durante los primeros 4 a 5 días. Posteriormente, se debe procurar alcanzar los objetivos recomendados, con una estrecha monitorización para asegurar su consecución (1).
En lugar de un enfoque uniforme, una estrategia más eficaz sería emplear una pauta de dosificación de proteínas personalizadas. Este enfoque debe considerar diversos factores, como la composición corporal, los parámetros de monitorización y la aparición del síndrome de realimentación. En cuanto a la dosificación individualizada de proteínas, se puede considerar una ingesta diaria de 1,85 g/kg de masa muscular libre de grasa tras la fase de progresión. La ecografía muscular o las mediciones de bioimpedancia durante la estancia en la UCI podrían ayudar a monitorear a pacientes individuales de alto riesgo (1).
No existen recomendaciones ni directrices formales sobre la ingesta de proteínas para pacientes post UCI en esta etapa. Sin embargo, considerando que el paciente post UCI promedio es mayor y frágil, la literatura previa sugiere una ingesta de 1,5 a 2,5 g/kg/día debido a umbrales anabólicos más altos para la síntesis de proteínas (resistencia anabólica). Una ingesta adecuada de proteínas sigue siendo importante después de una enfermedad crítica, ya que los pacientes pueden experimentar una pérdida de peso persistente hasta 3 meses después del ingreso en la UCI (1).
Personalizar la dosificación de proteína en pacientes críticos permite mejorar la eficacia clínica y adaptarse a las necesidades individuales.

















